Chuyên mục
| Đang trực tuyến : | 7363 |
| Tổng truy cập : | 57,998 |
Thông tin ứng dụng kết quả nhiệm vụ KH&CN
Ứng dụng chỉ số đánh giá độ đau trong gây mê cân bằng ở các bệnh nhân được phẫu thuật tại Bệnh viện Hữu nghị Việt Tiệp (04/12/2023)
Ứng dụng chỉ số đánh giá độ đau trong gây mê cân bằng ở các bệnh nhân trong phẫu thuật được ứng dụng từ kết quả nghiên cứu đề tài: “Nghiên cứu ứng dụng chỉ số đánh giá độ đau trong gây mê cân bằng ở các bệnh nhân được phẫu thuật tại Bệnh viện Hữu nghị Việt Tiệp”, do PGS.TS Cao Thị Bích Hạnh làm chủ nhiệm. Đề tài được Hội đồng tư vấn, đánh giá nghiệm thu tại Sở Khoa học và Công nghệ ngày 23/4/2021.
Hiện nay tại Hải Phòng, tính riêng bệnh viện hữu nghị Việt Tiệp có hơn 15.000 ca mổ mỗi năm. Trong đó số ca mổ cần sử dụng phương pháp gây mê nội khí quản chiếm gần 50%. Đây là phương pháp vô cảm phổ biến. Bệnh nhân được sử dụng các loại an thần, giảm đau, giãn cơ đảm bảo ngủ sau, không đau và mềm cơ trong suốt quá trình phẫu thuật. Một số lượng lớn bằng chứng đã gợi ý rằng điều chỉnh độ mê dựa vào giá trị thu được từ các biến số thông qua xử lý điện não đồ, chẳng hạn như chỉ số bispectral và phổ entropy, có thể giúp giảm thiêu thụ thuốc và rút ngắn thời gian phục hồi khi so sánh với phương pháp gây mê thông thường. Tuy nhiên việc điều chỉnh thuốc giảm đau trong khi gây mê toàn thân cho đến nay vẫn là bài toán khó đối với các nhà gây mê.
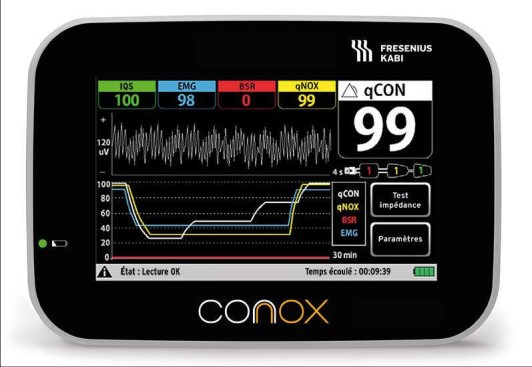
Do vậy để giải quyết bài toán trên, kết quả của đề tài đã được ứng dụng trong công tác gây mê hồi sức tại khoa Gây mê hồi sức - bệnh viện Hữu nghị Việt Tiệp. Các bác sĩ, kỹ thuật viên trong khoa đã ứng dụng thiết bị theo dõi độ đau SPI để theo dõi điều chỉnh độ đau trong quá trình gây mê hồi sức, đảm bảo gây mê cân bằng, an toàn, hiệu quả.
Đề tài được triển khai 15 tháng, nhóm nghiên cứu đã thử nghiệm 02 quy trình ứng dụng và 02 chỉ số đánh giá độ đau là SPI và qNOX trên 315 bệnh nhân chọn ngẫu nhiên được phẫu thuật tại bệnh viện Hữu nghị Việt Tiệp. Các bệnh nhân được lựa chọn có tuổi từ 16-65, ASA I – II, không có chống chỉ định với phương pháp GMCB và phương pháp theo dõi chỉ số đánh giá độ đau và được chia thành 3 nhóm: Nhóm 1 sử dụng thuốc giảm đau fentanyl 2mcg/kg/giờ, nhóm 2 sử dụng thuốc giảm đau theo hình thức bolus dưới hướng dẫn của SPI và nhóm 3 sử dụng fentanyl theo hướng dẫn của qNOX. Kết quả cho thấy:
- Tương quan giữa chỉ số đánh giá độ mê qCON với nồng độ đích tại não (Ce) của propofol khi sử dụng fentanyl là mối tương quan tuyến tính nghịch, mạnh và rất chặt: qCON với Ce tương quan tuyến tính nghịch, mạnh và rất chặt chẽ với r = 0,91 và p<0,05; mức phẫu thuật (mức C) có Ce-propofol cao nhất và qCON thấp nhất trong 3 mức mê; mức tỉnh táo (mức A) có Ce-propofol thấp nhất và qCON cao nhất trong 3 mức mê; tại thời điểm đặt nội khí quản (T3) có Ce-propofol cao nhất và qCON thấp nhất trong 12 thời điểm nghiên cứu; xác suất tiên đoán độ mê của qCON với nồng độ đích propofol (Ce) theo phân loại của Martorano cao, Pk = 0,8525 ± 0,0045; độ nhạy, độ đặc hiệu của qCON trong xác định mức tỉnh và mức mê theo phân loại độ mê của Martorano khi gây mê kiểm soát nồng độ đích tại não của propofol đều đạt trên 90%.
- Xác định đặc tính hiệu lực của chỉ số SPI trong đánh giá đau: xác xuất tiên đoán độ đau của SPI cao với Pk = 0,8961 ± 0,0165; độ nhạy, độ đặc hiệu của SPI trong xác định độ đau lần lượt là 95,00 và 86,14; diện tích dưới đường cong ROC của SPI là 0.93 với p < 0,001, điểm uốn J = 40,5; giá trị SPI thu được của nhóm II – SPI (sử dụng Fentanyl theo hướng dẫn của SPI, 2 µg/kg khi SPI > 50) có mức phẫu thuật có giá trị SPI thấp hơn trong 3 mức mê, trong đó thời điểm T3 – ngay trước khi đặt ống nội khí quản có giá trị SPI là thấp nhất, mức tỉnh táo có giá trị SPI cao hơn trong 3 mức mê trong đó thời điểm T12 – ngay sau khi rút ống nội khí quản giá trị SPI là cao nhất.
- Xác định đặc tính hiệu lực của chỉ số qNOX trong đánh giá đau: xác xuất tiên đoán độ đau của qNOX cao với Pk = 0,9461 ± 0,0131; độ nhạy, độ đặc hiệu của qNOX trong xác định độ đau lần lượt là 93,33 và 95,90; diện tích dưới đường cong ROC của qNOX là 0,97 với p < 0,001, điểm uốn J = 52,5; giá trị qNOX thu được của nhóm III – qNOX (sử dụng fentanyl theo hướng dẫn của SPI, 2 µg/kg khi SPI > 50) có mức phẫu thuật có giá trị qNOX thấp hơn trong 3 mức mê, trong đó thời điểm T3 – ngay trước khi đặt ống nội khí quản giá trị qNOX là thấp nhất, mức tỉnh táo có giá trị qNOX cao hơn trong 3 mức mê, trong đó thời điểm T12- ngay sau khi rút ống nội khí quản giá trị qNOX là cao nhất.
- Không có sự khác biệt về tần số tim giữa các nhóm ở các thời điểm tại ba mức mê A, B, C (p> 0,05).
- Thời gian phẫu thuật, thời gian khởi mê và đặt ống nội khí quản khác biệt không có ý nghĩa giữa các nhóm nghiên cứu (p> 0,05); thời gian gây mê, thời gian thoátt mê, thời gian rút nội khí quản và thời gian Aldrete của nhóm I dài hơn có ý nghĩa so với nhóm II và nhóm III (p<0,05).
- Lượng fentanyl dùng trong gây mê của nhóm I cao hơn một cách có ý nghĩa so với nhóm II và nhóm III (p<0,05); nhóm I – sử dụng fentanyl 2 µg/kg/giờ có số lượng bệnh nhân buồn nôn, nôn sau mổ nhiều hơn nhóm II – sử dụng fentanyl theo hướng dẫn của SPI và nhóm III – sử dụng fentanyl theo hướng dẫn của qNOX.
Phân tích và so sánh sự khác biệt giữa các kết quả thu được của 3 nhóm, các tác giả đã xây dựng và hoàn thiện được 2 quy trình đánh giá độ đau trong gây mê cân bằng, xác định được điểm mà tại đó cần bổ sung thuốc giảm đau (với chỉ số SPI là 40,5; chỉ số qNOX là 52,5).
Ứng dụng kết quả nghiên cứu giúp rút ngắn thời gian điều trị tại phòng hồi tỉnh, giảm thời gian điều chỉnh các rối loạn do đau dữ dội sau phẫu thuật và các tác dụng phụ liên quan đến opioid gây ra, từ đó tiết kiệm chi phí cho bệnh nhân và nâng cao hiệu quả điều trị, uy tín cho các cơ sở y tế. Từ đó xóa đi những gánh nặng mà người bệnh phải chịu đựng, giúp các nhà gây mê hồi sức điều chỉnh lượng thuốc giảm đau phù hợp, giảm chi phí điều trị đau mãn tính hoặc chi phí điều trị các tác dụng phụ liên quan đến quá liều thuốc giảm đau.
Có thể tìm đọc toàn văn Báo cáo kết quả nghiên cứu của Đề tài tại Trung tâm Thông tin, Thống kê khoa học và công nghệ Hải Phòng./.
- Nghiên cứu đánh giá mức độ phơi nhiễm Crom trong bụi xi măng và đề xuất chỉ số giám... (21/11/2025)
- Nghiên cứu chế tạo bộ khởi động mềm cho động cơ điện ba pha công suất dưới 132kW... (11/08/2025)
- Nghiên cứu, thiết kế, chế tạo máy cấp liệu rung có năng suất đến 550 t/h dùng trong... (03/06/2025)
- Khảo sát, đánh giá hiện trạng phát thải chất ô nhiễm từ các sản phẩm vật liệu xây... (28/03/2025)
- Nghiên cứu xây dựng Quy chế quản lý đầu tư, phát triển khu đô thị thông minh (27/03/2025)
- Phát triển mô hình chăn nuôi vịt biển đảm bảo an toàn sinh học (05/05/2025)












